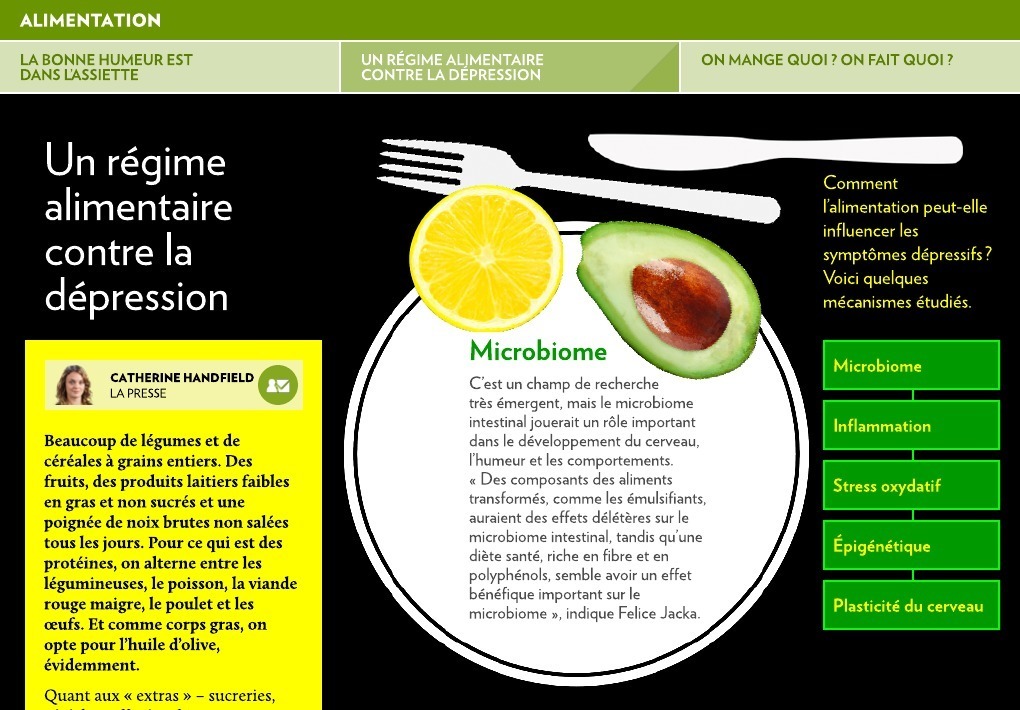
Un régime alimentaire contre la dépression
Beaucoup de légumes et de céréales à grains entiers. Des fruits, des produits laitiers faibles en gras et non sucrés et une poignée de noix brutes non salées tous les jours. Pour ce qui est des protéines, on alterne entre les légumineuses, le poisson, la viande rouge maigre, le poulet et les œufs. Et comme corps gras, on opte pour l’huile d’olive, évidemment.
Quant aux « extras » – sucreries, céréales raffinées, friture et boissons sucrées –, pas plus de trois portions par semaine. L’alcool ? Maximum deux verres de vin rouge ou blanc par jour, au repas. La bière et autre boisson comptent dans les extras.
Voilà le régime alimentaire auquel 33 personnes souffrant de dépression se sont soumises dans le cadre d’un essai clinique mené en Australie et en Nouvelle-Zélande et dont les résultats ont été publiés dernièrement dans le journal BMC Medicine. La plupart des participants (25 sur 33) bénéficiaient déjà du soutien d’une médication.
Résultat : au bout de 12 semaines, les participants se portaient mieux. Sur l’échelle MADRS, qui évalue la gravité des symptômes dépressifs, 10 des 33 participants étaient même désormais en rémission. L’amélioration constatée était significativement supérieure à celle observée dans le groupe témoin, qui, au lieu de recevoir des conseils sur l’alimentation, devait participer à des activités de soutien social.
« C’est le premier essai comparatif randomisé à examiner le traitement de la dépression en utilisant une intervention sur l’alimentation, mais il y a eu précédemment une grosse étude, en Europe, qui suggérait qu’on pourrait être capable de prévenir la dépression en amélioration la diète. »
— La professeure Felice Jacka
« Nous avons besoin d’autres preuves, d’autres études, a indiqué à La Presse celle qui est directrice du Deakin's Food and Mood Center, en Australie. Il y a plusieurs défis inhérents aux études sur les interventions alimentaires, mais nous avons tout de même montré que les gens qui souffrent de dépression majeure, malgré la fatigue et le manque d’enthousiasme, parviennent quand même à faire des changements dans leur alimentation et ont constaté des résultats. »
Une vision globale
Nous avons soumis l’étude à la Dre Nancy Low, psychiatre au programme des troubles de l’humeur au Centre universitaire de santé McGill. Elle a noté quelques faiblesses : les participants du « groupe nutritionnel » étaient plus nombreux que ceux du groupe témoin à être sous médication et, contrairement à ces derniers, ils ont eu droit à des entretiens de motivation et à des ateliers sur la pleine conscience.
« Ce n’est pas une très grosse étude, c’est très préliminaire, mais c’est la direction dans laquelle nous voulons aller en psychiatrie : regarder les interventions de façon globale, et pas seulement la médication et les psychothérapies spécifiques, qui ne sont pas si facilement accessibles », souligne la Dre Low. Qui plus est, plusieurs patients ne veulent pas prendre de médication en raison des effets secondaires, souligne-t-elle. Au terme de leur traitement pharmacologique, plusieurs veulent mettre toutes les chances de leur côté pour éviter les rechutes.
La dépression est liée à l’environnement dans lequel on évolue, souligne la Dre Nancy Low. « Parfois, les symptômes psychiatriques sont des signes qui nous indiquent qu’on doit prêter attention à quelque chose dans notre vie. Et je crois que la médication devrait être considérée comme une option parmi d’autres options. » Elle cite comme autres exemples l’activité physique, la méditation pleine conscience, la vie sociale et – effectivement – l’alimentation.
S’il n’est pas démontré clairement que l’amélioration de l’alimentation peut contribuer à traiter la dépression, le lien entre la nutrition et la dépression, lui, est bien connu et bien documenté. La littérature met en évidence un lien entre une alimentation non équilibrée et une augmentation des risques de développer un trouble anxieux ou un trouble de l’humeur. À l’inverse, une alimentation de type méditerranéen est associée à une diminution significative des risques de souffrir de ces troubles, indique Mélanie Massé, nutritionniste à l’Institut universitaire en santé mentale de Montréal.
« La conclusion de l’étude va de pair avec ce que je peux observer dans ma pratique : l’alimentation à elle seule ne peut pas traiter, mais ça peut augmenter les bienfaits qu’on peut connaître avec le traitement pharmacologique, dit Mme Massé. On a besoin d’études avec de plus grands échantillons pour réaliser des conclusions scientifiques à cet égard-là, à savoir si l’alimentation aurait un pouvoir, même utilisé seul, pour les femmes qui allaitent ou les femmes enceintes, par exemple. »
Plusieurs chercheurs dans le monde sont d’avis que le régime alimentaire devrait être considéré comme un déterminant central de la santé, tant physique que mentale. En 2015, 18 chercheurs internationaux, dont la professeure Felice Jacka, ont signé un article dans The Lancet Psychiatry, dans lequel ils plaident pour un changement de « paradigme » en psychiatrie pour y intégrer les facteurs nutritionnels. Le Médecin du Québec, la revue de la Fédération des médecins omnipraticiens du Québec, avait consacré un long article au sujet.
Est-ce que la nutrition occupe la place qu’elle devrait occuper en santé mentale ?
« Loin de là, répond la professeure Felice Jacka. Et c’est surtout parce qu’il s’agit d’un nouveau champ de recherche. Ça prend du temps avant de changer les pratiques cliniques, mais je pense que c’est en train d’arriver. » En 2015, souligne-t-elle, le Royal Australian and New Zealand College of Psychiatrists a émis de nouvelles lignes directrices en ce sens. Avant toute chose, quand un patient ayant un trouble de l’humeur se présente, les professionnels de la santé devraient aborder les questions relatives à l’alimentation, à l’exercice, au sommeil et au tabagisme.
« Il y a plusieurs acteurs qui sont très sensibilisés, mais c’est sûr qu’il reste beaucoup de travail à faire pour que l’importance du plan nutritionnel soit vraiment bien reconnue en santé mentale, par tous les acteurs », croit la nutritionniste Mélanie Massé.